Cirurgia ginecológica oncológica:
precisão, tecnologia e cuidado com você
O tratamento do câncer ginecológico tem evoluído rapidamente
E hoje, é possível oferecer abordagens mais eficazes, menos invasivas e com melhores resultados para as pacientes.
A cirurgia oncológica ginecológica exige mais do que técnica: ela requer sensibilidade, planejamento e experiência para tratar o tumor de forma segura, respeitando o corpo e os desejos da mulher. Muitos tumores ginecológicos podem comprometer órgãos vizinhos — como intestino, bexiga e ureteres — e por isso, o cirurgião precisa ter domínio de diferentes áreas cirúrgicas, como digestiva, urológica e peritoneal.
Cada caso é único. Por isso, avaliamos individualmente o tipo de câncer, seu estágio, e as condições clínicas da paciente, para decidir o melhor caminho terapêutico, sempre com base nas melhores evidências científicas disponíveis.
Cirurgia robótica: tecnologia aliada à sua recuperação
A cirurgia robótica tem transformado a forma como tratamos o câncer ginecológico. Por meio de pequenas incisões, o procedimento é realizado com instrumentos de alta precisão, com visão 3D ampliada e movimentos controlados milimetricamente. Isso permite uma atuação mais delicada e segura — especialmente importante quando o tumor está próximo de estruturas sensíveis.
Em casos complexos, como tumores localmente avançados que comprometem múltiplos órgãos, a combinação entre experiência cirúrgica e tecnologia robótica amplia as possibilidades de tratamento, com mais segurança e menos impacto no corpo.
Principais benefícios da cirurgia
robótica em oncologia ginecológica:
Incisões menores e menos dor no pós-operatório
Menor risco de infecção e complicações
Recuperação mais rápida e retorno precoce às atividades diárias
Maior preservação da função urinária, intestinal e sexual
Precisão na remoção de tumores avançados que envolvem vários órgãos
Maior controle e segurança em cirurgias complexas e reconstrutivas
A cirurgia é apenas uma parte do cuidado.
Nosso foco é garantir que cada paciente se sinta acolhida, informada e segura em todas as etapas do tratamento — da decisão compartilhada à recuperação. Para isso, trabalhamos em equipe multidisciplinar, com atenção aos aspectos físicos, emocionais e funcionais da mulher.
A seguir, conheça os principais tipos de câncer ginecológico que tratamos, seus sintomas e como a cirurgia robótica pode ser um diferencial no seu tratamento.
Câncer de Ovário
O câncer de ovário, em sua forma mais comum (carcinoma seroso de alto grau), é um dos mais desafiadores porque costuma evoluir silenciosamente. Muitas vezes, os sintomas iniciais são confundidos com alterações digestivas ou hormonais comuns, o que pode atrasar o diagnóstico.
Ele pode se originar nos ovários ou nas tubas uterinas e passar para outros órgãos da pelve e do abdome. Com frequência, a estratégia de tratamento envolve uma cirurgia citorredutora mais extensa. A experiência da equipe e a abordagem multidisciplinar influenciam diretamente nos desfechos da paciente.
Fonte: INCA, GLOBOCAN, NCCN 2025
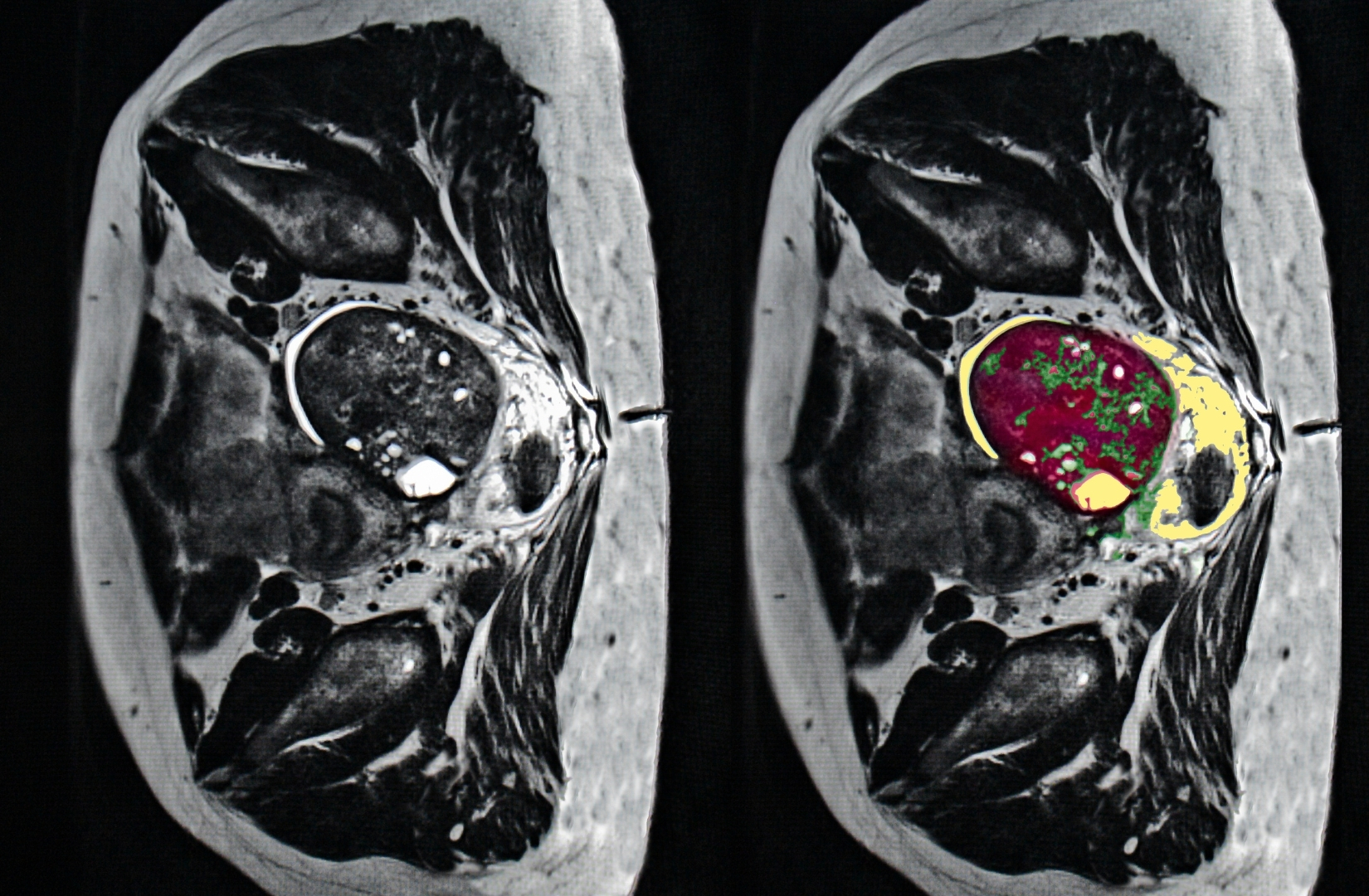
Os sintomas mais comuns geralmente são persistentes e pioram com o passar do tempo:
Inchaço ou aumento do volume abdominal
Dor pélvica ou abdominal persistente
Perda de apetite ou sensação precoce de saciedade
Necessidade frequente de urinar
Alterações no intestino, como prisão de ventre ou diarreia
Perda de peso sem motivo aparente
Como a cirurgia robótica pode ajudar?
Nos casos iniciais, a cirurgia robótica permite remover o tumor com precisão, respeitando as estruturas adjacentes e com menos trauma para o corpo. Isso significa:
Menos dor e sangramento
Recuperação mais rápida
Possibilidade de iniciar rapidamente a quimioterapia, quando necessária
Importante: Em tumores mais avançados, a cirurgia é essencial e deve ser realizada por equipe com experiência em câncer avançado e disseminação peritoneal.
Câncer de Endométrio
(Câncer de Útero)
É o câncer ginecológico mais frequente no Brasil e, felizmente, costuma ser diagnosticado precocemente, graças a sinais como sangramento fora do período menstrual ou após a menopausa.
A maioria dos casos é do tipo endometrioide, de crescimento mais lento, e com alta chance de cura nos estágios iniciais. Em mulheres mais jovens, pode ser possível preservar o útero em situações específicas, com acompanhamento rigoroso.
Fonte: INCA, NCCN 2025
Sintomas mais comuns:
Sangramento vaginal anormal (fora do período menstrual ou após a menopausa)
Dor pélvica persistente
Sensação de pressão ou desconforto abdominal
Secreção vaginal incomum
Como a cirurgia robótica pode ajudar?
Para muitos casos de câncer de endométrio, a cirurgia é o principal tratamento. A cirurgia robótica oferece vantagens como:
Maior precisão na remoção do útero, ovários e linfonodos, quando necessário.
Menor risco de complicações, especialmente para pacientes com obesidade ou comorbidades.
Recuperação mais rápida e menor tempo de internação.
Câncer do Colo do Útero
O câncer do colo do útero é causado principalmente pela infecção persistente pelo HPV (Papilomavírus Humano). O rastreamento convencional é realizado por meio do exame preventivo (Papanicolaou) e, mais modernamente, a pesquisa do HPV. A prevenção do câncer de colo do útero e de vários outros tumores induzidos pelo HPV é a vacinação contra o HPV.
Os sintomas mais comuns podem ser:
Sangramento vaginal anormal (fora do período menstrual ou após a menopausa)
Corrimento vaginal persistente com odor Dor pélvica persistente ou durante a relação sexual
Como a cirurgia robótica pode ajudar?
A cirurgia robótica pode ser uma boa opção de tratamento para casos diagnosticados em estágios iniciais. Seus benefícios incluem:
Permite preservar nervos pélvicos importantes para a função urinária e intestinal
Reduz o impacto físico e emocional da cirurgia
Em casos iniciais, pode permitir a preservação da fertilidade, com segurança oncológica
Importante: A vacinação contra o HPV é segura, eficaz e recomendada para meninas e meninos a partir dos 9 anos.
Prevenção: a vacina contra o HPV salva vidas
Você sabia que existe uma vacina capaz de prevenir até 90% dos casos de câncer do colo do útero? E que ela também protege contra tumores de vulva, vagina, ânus, pênis e garganta?
Essa vacina é a vacina contra o HPV (Papilomavírus Humano) — uma das maiores inovações da medicina preventiva moderna. Quando administrada corretamente, atua como uma verdadeira vacina anticâncer.
Quem deve tomar?
Meninas e meninos de 9 a 14 anos – faixa ideal, com melhor resposta imunológica
Pessoas com imunossupressão ou doenças crônicas, até 45 anos
Pessoas adultas, com recomendação médica individualizada
A vacina é segura?
Sim. Mais de 400 milhões de doses já foram aplicadas no mundo todo com um excelente perfil de segurança e eficácia.
Por que vacinar antes do início da vida sexual?
Quanto mais cedo for aplicada, maior a eficácia! Como a vacina é preventiva, ela protege muito mais contra a infecção pelo HPV antes do contato com o vírus. Mas mesmo após o início da vida sexual, ainda pode trazer benefícios em alguns casos.
Vacinar é um gesto de cuidado com o presente e com o futuro.
Converse com seu ginecologista ou pediatra. Prevenir o câncer pode ser tão simples quanto tomar uma vacina.
Referência: Organização Mundial da Saúde – Estratégia Global para a Eliminação do Câncer do Colo do Útero, 2020.
Se você quer saber mais sobre o vírus do HPV e a Vacina Anti-HPV, clique aqui.
Câncer de Vulva e Câncer de Vagina
Os cânceres de vulva e de vagina são raros e geralmente diagnosticados em mulheres acima dos 60 anos. Muitas vezes estão associados a infecção persistente por HPV ou doenças dermatológicas crônicas na região genital.
Sinais de alerta:
Coceira persistente na região genital
Lesões ou feridas que não cicatrizam na vulva ou vagina
Sangramento ou corrimento anormal
Dor para urinar ou durante as relações sexuais
Se você deseja saber mais sobre a cirurgia oncológica ginecológica e as opções disponíveis, entre em contato.

Tratamento das Doenças de Disseminação Peritoneal
O peritônio é uma membrana fina que reveste os órgãos abdominais e pode ser afetado por diversos tipos de tumores, incluindo os ginecológicos. A disseminação peritoneal ocorre quando células tumorais se espalham por essa membrana, exigindo uma abordagem cirúrgica altamente especializada.
Atualmente, o tratamento da disseminação peritoneal tem avançado significativamente, e a cirurgia citorredutora associada a técnicas como HIPEC (quimioterapia intraperitoneal hipertérmica) tem mostrado benefícios importantes para determinados pacientes.
Porque a experiência no tratamento da disseminação peritoneal é essencial?
Tratar a disseminação peritoneal exige:
Planejamento cirúrgico altamente especializado
Integração entre cirurgiões oncológicos, anestesistas e oncologistas
Infraestrutura hospitalar de alta complexidade
Técnicas que utilizamos:
Cirurgia citorredutora (CRS) – remoção cirúrgica das áreas afetadas pelo tumor no peritônio.
HIPEC (Quimioterapia Intraperitoneal Hipertérmica) – aplicação de quimioterapia aquecida na cavidade abdominal ao final da cirurgia para eliminar células tumorais residuais.
Cirurgia robótica associada a ressecções multiorgânicas, quando apropriado.
Abordagem multidisciplinar – integração das equipes de cirurgia com outras especialidades médicas oncológicas, além das demais áreas fundamentais, como anestesiologia, medicina intensiva, cardiologia, nutrição, fisioterapia, psicologia, dentre outros, para um tratamento completo.
A importância de procurar um especialista nesse tipo de tratamento
Com a crescente necessidade de centros especializados no manejo da disseminação peritoneal, é essencial que o tratamento seja conduzido por um cirurgião com treinamento e experiência específicos nessa área. A partir da minha atuação no HCor, um centro de referência nesse tipo de abordagem, o objetivo é oferecer um tratamento altamente especializado e baseado nas melhores evidências científicas.
A importância da equipe multidisciplinar especializada:
Pacientes com disseminação peritoneal precisam de um plano integrado envolvendo:
Cirurgiã/o oncológica/o com experiência em peritonectomias e equipe de cirurgiões assistentes capacitados
Oncologista clínico focado no tratamento de tumores com disseminação peritoneal
Equipe de nutrição e nutrologia oncológica
Equipe de fisioterapia oncológica e perineal
Equipe de psicologia oncológica
Equipe de enfermagem de navegação e assistência oncológica
Equipe de anestesiologistas especializados nos cuidados perioperatórios específicos para esta complexidade
UTI (unidade de terapia intensiva) aderente a protocolos internacionais
Equipe de farmacêuticos clínicos em oncologia

“Tratar o câncer não é apenas remover o tumor. É oferecer suporte completo para que a mulher se recupere de forma digna, segura e com qualidade.”
Junta Médica:
Uma abordagem multidisciplinar para o melhor tratamento
Na nossa prática, o cuidado é compartilhado. Toda paciente com caso complexo terá seu caso analisado em reunião clínica multidisciplinar, com especialistas que dialogam e decidem em conjunto o melhor caminho.
A junta médica é um processo fundamental para garantir que cada paciente receba a melhor estratégia terapêutica possível.
O que é uma Junta Médica?
É uma reunião entre especialistas de diversas áreas da medicina, onde cada caso é avaliado em profundidade. Isso permite uma discussão multidisciplinar, analisando todas as possibilidades de tratamento, combinando a expertise de diferentes profissionais para chegar à melhor conduta.
Quando a Junta Médica é necessária?
Em casos complexos, que exigem a integração de diferentes especialidades, como oncologia, cirurgia, ginecologia, radioterapia e cuidados paliativos.
Quando há mais de uma possibilidade de tratamento e a decisão deve ser tomada de forma individualizada.
Para pacientes que já passaram por tratamentos anteriores e precisam de uma nova abordagem.
Benefícios da Junta Médica:
Aumento da segurança na escolha do tratamento mais eficaz.
Maior precisão na definição da abordagem cirúrgica e terapêutica.
Planejamento integrado, reduzindo riscos e otimizando os resultados para a paciente.
A melhor decisão para cada paciente vem da troca de conhecimento e da união de especialidades. O trabalho em equipe é essencial para alcançar o melhor resultado possível no tratamento oncológico.